Campi chirurgici
Chirurgia della base cranica
Neurinoma del nervo acustico
Il neurinoma dell’acustico o schwannoma del vestibolare è un tumore benigno a sviluppo intracranico. L’origine del tumore è dalle cellule di Schwann del nervo vestibolo-cocleare, quindi dalle cellule di rivestimento dell’VIII nervo cranico, il quale è costituito da due componenti, quella cocleare (informazioni sensoriali uditive) e quella vestibolare (informazioni sensoriali dell’organo dell’equilibrio). Il nervo decorre all’interno del condotto uditivo interno (CUI), canale osseo che si colloca tra l’orecchio interno (contenuto nell’osso temporale) e l’angolo ponto-cerebellare (APC). Si trova in stretti rapporti con il nervo facciale (VII n.c.).
Si tratta di neoformazioni a lenta crescita e rappresentano l’8% di tutte le neoplasie intracraniche.
La classificazione dei neurinomi segue un criterio dimensionale (classificazione di Koos). In particolare, si distinguono:
– Tumori di dimensione inferiore a 1 cm localizzati all’interno del canale uditivo interno (Koos I)
– Tumori che si estendono al di fuori del canale uditivo interno (CUI) raggiungendo minimamente all’angolo pontocerebellare (Koos II)
– Tumori di dimensioni inferiori a 3 cm con espansione prevalente all’angolo pontocerebellare che raggiungono il tronco cerebrale (Koos III)
– Tumori di dimensioni maggiori ai 3 cm, che determinano compressione del tronco cerebrale (Koos IV)
Clinica e iter diagnostico
Il sintomo principale lamentato dai pazienti è una ipoacusia monolaterale progressiva, di tipo neurosensoriale generalmente associata ad acufeni (percezione di ronzio o fischio). Di solito l’ipoacusia può avere caratteristiche variabili, quali essere improvvisa, progressiva o fluttuante. Talvolta, soprattutto in fasi più avanzate, insorgono vertigini o instabilità. Tale sintomatologia è determinata dall’effetto compressivo che la massa esercita sulle strutture cerebrali e neuronali limitrofe (raramente, in tumori di piccole dimensioni, per neuromediatori prodotti dalla neoplasia stessa).
Neurinomi di dimensioni maggiori (2-3 cm), infatti, possono determinare compressione a livello del nervo trigemino (V n.c.) che si manifestano con ipoestesie o nevralgie facciali, oppure a livello del nervo facciale (VII n.c.) anche se molto raramente, con paresi facciale e alterazione della sensibilità gustativa (di solito in seguito ad emorragie intralesionali).
Neurinomi giganti (> 4 cm) determinano compressione del cervelletto con comparsa di atassia, dismetrie, tremori ed eventuale ipertensione endocranica, cefalea con nausea e vomito.
Se la compressione è a livello delle strutture tronco-encefaliche vitali, che controllano la funzione respiratoria e cardiaca, si può avere anche la morte improvvisa del paziente.
Il sospetto diagnostico viene di fronte ad un’anamnesi positiva per sordità e/o acufene monolaterale associate ad una negatività dell’esame otoscopico.
Successivamente viene eseguito un esame audioimpedenzometrico, che può mostrare alla prova tonale un’ipoacusia monolaterale (o asimmetrica, peggiore in un lato), soprattutto a livello delle frequenze acute, e una riduzione della discriminazione delle parole alla prova vocale. Una possibile manifestazione audiometrica in caso di neurinoma è il cosiddetto fenomeno del roll over: all’aumentare dell’intensità sonora si osserva una diminuzione della comprensione vocale.
Di aiuto sono anche i potenziali evocati uditivi, rappresentati dalla risposta elettrica che i suoni producono a livello dell’orecchio interno, del nervo acustico e dei centri uditivi cerebrali, che risultano precocemente alterati in presenza di un neurinoma.
La conferma diagnostica viene, comunque, dall’esame radiologico in particolare attraverso una Risonanza Magnetica encefalo-tronco cerebrale con mdc: vengono rilevati anche tumori di piccole dimensioni (forma “a fungo”) e consente di valutare i rapporti della massa con le strutture neuro-vascolari dell’APC.
L’utilizzo della TC encefalo e dell’orecchio interno viene utilizzata a completamento diagnostico per uno studio morfologico dell’osso temporale in previsione dell’intervento chirurgico.
Clinica e iter diagnostico
Il sintomo principale lamentato dai pazienti è una ipoacusia monolaterale progressiva, di tipo neurosensoriale generalmente associata ad acufeni (percezione di ronzio o fischio). Di solito l’ipoacusia può avere caratteristiche variabili, quali essere improvvisa, progressiva o fluttuante. Talvolta, soprattutto in fasi più avanzate, insorgono vertigini o instabilità. Tale sintomatologia è determinata dall’effetto compressivo che la massa esercita sulle strutture cerebrali e neuronali limitrofe (raramente, in tumori di piccole dimensioni, per neuromediatori prodotti dalla neoplasia stessa).
Neurinomi di dimensioni maggiori (2-3 cm), infatti, possono determinare compressione a livello del nervo trigemino (V n.c.) che si manifestano con ipoestesie o nevralgie facciali, oppure a livello del nervo facciale (VII n.c.) anche se molto raramente, con paresi facciale e alterazione della sensibilità gustativa (di solito in seguito ad emorragie intralesionali).
Neurinomi giganti (> 4 cm) determinano compressione del cervelletto con comparsa di atassia, dismetrie, tremori ed eventuale ipertensione endocranica, cefalea con nausea e vomito.
Se la compressione è a livello delle strutture tronco-encefaliche vitali, che controllano la funzione respiratoria e cardiaca, si può avere anche la morte improvvisa del paziente.
Il sospetto diagnostico viene di fronte ad un’anamnesi positiva per sordità e/o acufene monolaterale associate ad una negatività dell’esame otoscopico.
Successivamente viene eseguito un esame audioimpedenzometrico, che può mostrare alla prova tonale un’ipoacusia monolaterale (o asimmetrica, peggiore in un lato), soprattutto a livello delle frequenze acute, e una riduzione della discriminazione delle parole alla prova vocale. Una possibile manifestazione audiometrica in caso di neurinoma è il cosiddetto fenomeno del roll over: all’aumentare dell’intensità sonora si osserva una diminuzione della comprensione vocale.
Di aiuto sono anche i potenziali evocati uditivi, rappresentati dalla risposta elettrica che i suoni producono a livello dell’orecchio interno, del nervo acustico e dei centri uditivi cerebrali, che risultano precocemente alterati in presenza di un neurinoma.
La conferma diagnostica viene, comunque, dall’esame radiologico in particolare attraverso una Risonanza Magnetica encefalo-tronco cerebrale con mdc: vengono rilevati anche tumori di piccole dimensioni (forma “a fungo”) e consente di valutare i rapporti della massa con le strutture neuro-vascolari dell’APC.
L’utilizzo della TC encefalo e dell’orecchio interno viene utilizzata a completamento diagnostico per uno studio morfologico dell’osso temporale in previsione dell’intervento chirurgico.
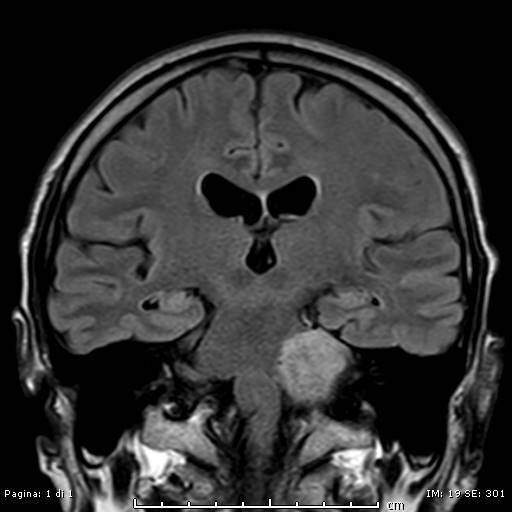
Trattamento
Il trattamento è in funzione di dimensioni e comportamento del tumore.
Spesso il primo approccio per tumori di piccole dimensioni è un monitoraggio mediante risonanza magnetica ogni 6 mesi, il cosiddetto approccio “wait and scan”. In caso di evidenza di rapida crescita (> 2.5 mm/anno), indipendentemente dalla dimensione di partenza del tumore, si propongono differenti strategie terapeutiche, tenendo in considerazione anche età del paziente, sintomatologia, caratteristiche intrinseche della neoplasia e volontà del paziente.
La chirurgia viene intrapresa in caso di pazienti giovani di media età; la scelta del tipo di approccio dipende da sede ed estensione del tumore.
Tumori piccoli, confinati al CUI che causano una sordità profonda, con tendenza alla crescita vengono trattati per via endoscopica esclusiva attraverso il condotto uditivo esterno.
Grazie l’esperienza della nostra clinica, qualora il tumore raggiungesse l’angolo ponto cerebellare si può proporre al paziente un
– approccio translabirintico (che compromette l’uditivo definitivamente)
– la via retrosigmoidea endoscopica assistita (con preservazione dell’udito)
– la via tramite fossa cranica media (con preservazione dell’udito)
in funzione della compromissione uditiva e delle dimensioni del tumore.
Le ultime due tecniche vengono effettuate in equipe con i colleghi della Neurochirurgia al fine di offrire al paziente il massimo della competenza e delle garanzie di sicurezza richieste. L’utilizzo dell’endoscopio in queste procedure rappresenta un punto di forza della nostra Scuola, la quale investe risorse in campo di ricerca scientifica, in quanto consente di avere una migliore visione delle strutture anatomiche, garantendo quindi delle dissezioni molto più accurate e meno traumatiche e di conseguenza una preservazione maggiore delle strutture limitrofe, primo fra tutti il nervo facciale.
Un’alternativa alla chirurgia è la radioterapia, la cosiddetta radiochirurgia stereotassica con gamma knife, da riservare a quei casi in cui la chirurgia è controindicata per età avanzata del paziente o gravi malattie sistemiche.
Il paziente verrà poi seguito dallo Skull Base team e, in caso di paralisi del nervo facciale, verrà immediatamente avviato alla riabilitazione ed inserito nell’Ambulatorio paralisi del nervo facciale. Tale presa in carico permette di migliorare nettamente l’esito in termini di funzionalità del nervo e di diminuire le eventuali sequele.
Per maggiori informazioni, contattaci
LE ATTIVITA’ NEL DETTAGLIO
Altri interventi chirurgici e patologie trattate
Tecniche di rianimazione dinamica del nervo facciale
Il ripristino della continuità anatomica del nervo mediante anastomosi dei monconi (neuroraffia) rappresenta l’opzione più semplice ma spesso non praticabile. Altre tecniche più utilizzate nel ripristino della funzionalità nervosa sono l’anastomosi ipoglosso-facciale, anastomosi con interposizione di graft nervosi e la cross-face. Il concetto di paralisi facciale recente si riferisce a quelle forme insorte da non più di 18 mesi dove non sono ancora insorti i fenomeni degenerativi a carico del nervo facciale che renderebbero non efficaci queste tecniche.
Indicazioni:
● Paralisi iatrogene dopo chirurgia dei neurinomi dell’acustico
● Sacrificio del nervo per interventi oncologici a carico della ghiandola parotide o dell’orecchio medio
● Paralisi di Bell (idiopatiche) senza recupero funzionale
ANASTOMOSI CON ALTRE STRUTTURE NERVOSE
ANASTOMOSI IPOGLOSSO-FACCIALE
La procedura classica consiste nell’anastomosi diretta, termino-terminale, del moncone prossimale dell’ipoglosso con il tronco del facciale paralizzato. Spesso è riservata al recupero in esiti di paralisi iatrogene dopo l’exeresi dei neurinomi. La metodica nonostante dia buoni risultati in una percentuale elevata di pazienti comporta la paralisi dell’emilingua omolaterale con possibili complicanze nella deglutizione. Per questo è necessaria una precoce riabilitazione logopedica a carico dell’emilingua funzionante e della muscolatura facciale.
ANASTOMOSI MASSETERINO-FACCIALE
Consiste nell’utilizzo del nervo masseterino (ramo del trigemino che normalmente innerva il muscolo massetere deputato alla masticazione) per il recupero dell’attività contrattile del volto: tale nervo viene infatti suturato direttamente al tronco comune del nervo facciale determinando, con una latenza di circa 3-6 mesi dall’intervento, la contrazione del volto in risposta al movimento di masticazione. Anche in questo caso è necessaria la riabilitazione logopedica.
Exeresi di neoformazioni tumorali dell’orofaringe
Le neoplasie dell’orofaringe possono essere approcciate in diversa maniera in base all’estensione e alla sede della malattia. Si possono pertanto distinguere:
– Tonsillectomie allargate
– Exeresi del palato molle
– Exeresi del baselingua per via endorale TORS (TransOral Robotic Surgery)
– Exeresi sub-ioidea del baselingua
L’intervento può essere associato all’esecuzione di uno svuotamento linfonodale laterocervicale mono o bilaterale e dalla realizzazione di una tracheotomia di sicurezza per il mantenimento delle vie aeree. A seconda dell’estensione della malattia sarà necessario la ricostruzione del difetto anatomico con l’utilizzo di lembi peduncolati.
Fistole rinoliquorali
Una fistola rinoliquorale è rappresentata da un’anomala soluzione di continuo tra lo spazio subaracnoideo cerebrale e la cavità nasale, che si manifesta con rinoliquorrea, cioè il gocciolamento nasale continuo di liquido limpido, definito “ad acqua di roccia”, solitamente da una sola narice, ovvero monolaterale.
I pazienti che presentano queste fistole sono esposti a rischio di meningiti recidivanti, dal momento che microorganismi infettivi possono passare dalla cavità nasale agli spazi endocranici.
Le principali cause di fistole rinoliquorali sono:
– Traumatiche
– Iatrogene, post-interventi chirurgici a livello del basicranio anteriore
– Spontanea, per conformazione o per uno stato di ipertensione endocranica cronica
Le regioni maggiormente colpite sono i punti di minor resistenza della base cranica anteriore, in particolare lamina cribra dell’etmoide, tetto dell’etmoide, pavimento della sella turcica, seno sfenoidale.
Trattamento delle fistole rinoliquorali
Il trattamento delle fistole rinoliquorali è di tipo chirurgico endoscopico.