Campi chirurgici
Chirurgia laringo tracheale
Stenosi tracheali
La stenosi tracheale consiste in un restringimento progressivo del lume tracheale dovuto alla formazione di tessuto cicatriziale. Esse possono essere congenite o acquisite. Le prime fanno seguito a patologie malformative intraluminali, tracheomalacia, assenza di anelli tracheali o compressione estrinseca. Tra le forme acquisite invece si distinguono cause intrinseche, determinate da processi flogistici e traumatici, quali procedure di tracheotomia o di intubazione oro-tracheale prolungata, traumi da schiacciamento, inalazione di caustici oppure neoplasie; sono possibili anche cause estrinseche, con meccanismo di compressione, come in caso di gozzi tiroidei, adenopatie laterocervicali, neoformazioni a carico di mediastino o neoplasie infiltranti. Patologie che possono manifestarsi con quadri di stenosi tracheale sono anche alcune malattie autoimmunitarie, quali la granulomatosi di Wegener, la malattia da IgG4, la sarcoidosi. In tutti quei casi in cui non è possibile definire la causa scatenante, si parla di stenosi idiopatica.
Quadro clinico e diagnosi
La sintomatologia è caratterizzata in maniera prevalente da una difficoltà respiratoria (dispnea) progressiva, dapprima a seguito di sforzi fisici e successivamente anche a riposo. L’abbassamento della voce (disfonia) può realizzarsi quando il restringimento è tale da ridurre il flusso d’aria che mette in vibrazione le corde vocali. In alcuni casi i pazienti possono lamentare difficoltà nell’alimentazione (disfagia), come avviene nei processi neoplastici con estrinsecazione posteriore e invasione dell’esofago.
La diagnosi delle patologie della trachea è clinica (dispnea inspiratoria) e strumentale, avvalendosi delle moderne metodiche di imaging (TC collo-torace) e della fibroscopia con fibre ottiche flessibili. In base al grado di ostruzione, le stenosi vengono classificate in 4 gradi secondo la classificazione di Cotton-Mayer, passando dal primo grado in caso di ostruzione < 50%, al grado II con valori tra 51-70%, poi 71-99% e infine il grado IV con un lume non visualizzabile ed ostruzione completa.
Quadro clinico e diagnosi
La sintomatologia è caratterizzata in maniera prevalente da una difficoltà respiratoria (dispnea) progressiva, dapprima a seguito di sforzi fisici e successivamente anche a riposo. L’abbassamento della voce (disfonia) può realizzarsi quando il restringimento è tale da ridurre il flusso d’aria che mette in vibrazione le corde vocali. In alcuni casi i pazienti possono lamentare difficoltà nell’alimentazione (disfagia), come avviene nei processi neoplastici con estrinsecazione posteriore e invasione dell’esofago.
La diagnosi delle patologie della trachea è clinica (dispnea inspiratoria) e strumentale, avvalendosi delle moderne metodiche di imaging (TC collo-torace) e della fibroscopia con fibre ottiche flessibili. In base al grado di ostruzione, le stenosi vengono classificate in 4 gradi secondo la classificazione di Cotton-Mayer, passando dal primo grado in caso di ostruzione < 50%, al grado II con valori tra 51-70%, poi 71-99% e infine il grado IV con un lume non visualizzabile ed ostruzione completa.
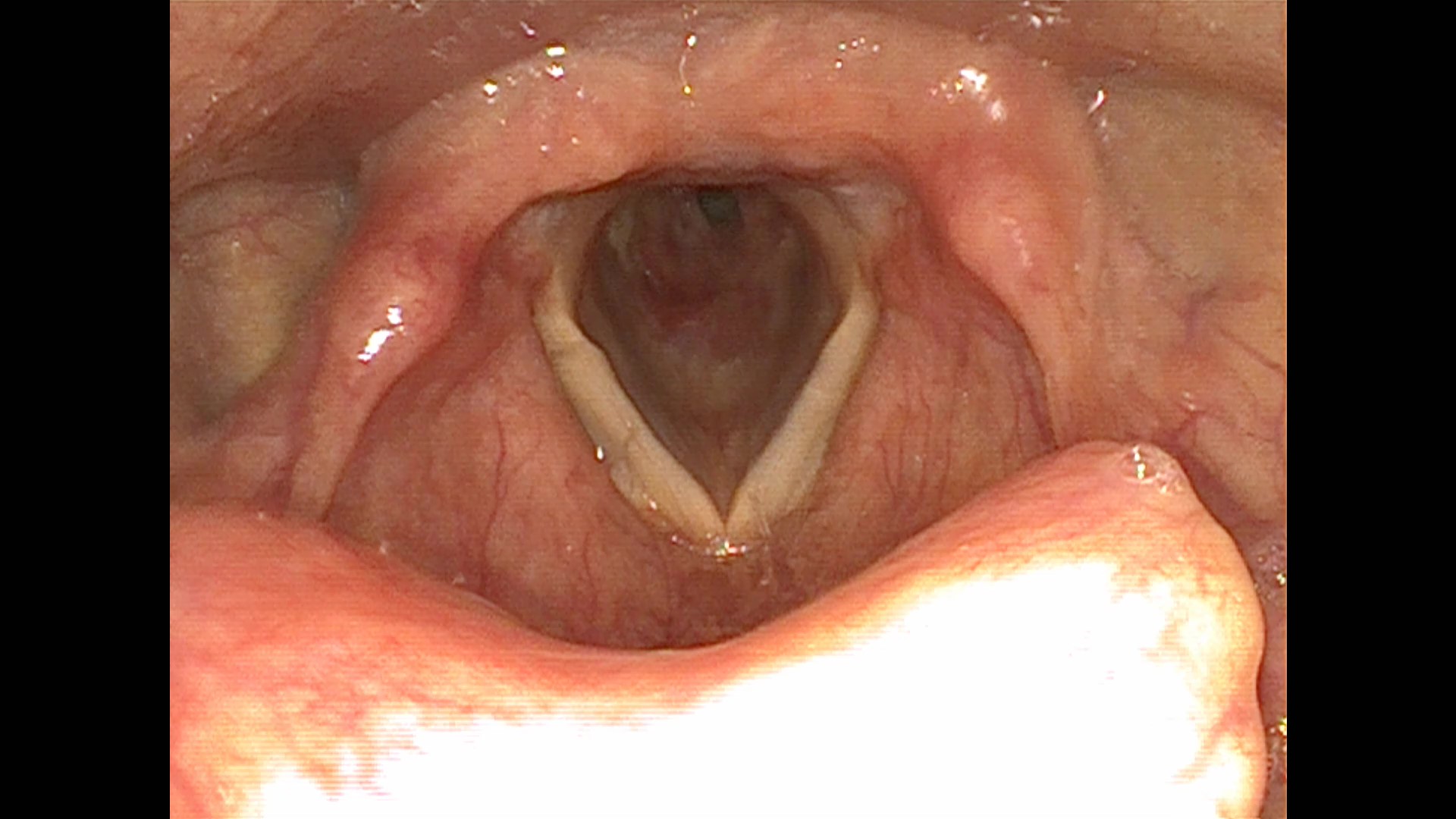
Terapie chirurgiche e mediche
La stenosi tracheale può essere trattata in maniera poco invasiva mediante trattamenti endoscopici come la dilatazione con Balloon o il posizionamento di stent, riservando la chirurgia di ricostruzione principalmente per le forme recidivanti con tecnica PCTR. La stenosi acuta richiede invece l’esecuzione di tracheotomia d’urgenza per mettere in sicurezza le vie respiratorie.
Nella nostra clinica, grazie alla collaborazione tra colleghi broncoscopisti e otorinolaringoiatri, è stato istituito il cosiddetto Tracheal Team, che garantisce un approccio multidisciplinare alle patologie tracheali e di conseguenza la migliore gestione del paziente.
Per maggiori informazioni, contattaci
LE ATTIVITA’ NEL DETTAGLIO
Altri interventi chirurgici e patologie trattate
Otosclerosi
L’otosclerosi è una malattia ereditaria caratterizzata dalla proliferazione di tessuto osseo anomalo a livello dell’orecchio medio. Questo fenomeno comporta una riduzione progressiva del potenziale vibratorio della staffa, responsabile dell’ipoacusia trasmissiva caratteristica di questa malattia. Nel tempo, possono sovrapporsi meccanismi tossici e litici sulle cellule della coclea, che determinano una degenerazione cellulare cocleare che si tradurrà in un’ipoacusia progressiva e di tipo neurosensoriale.
Tecniche di rianimazione dinamica del nervo facciale
Il ripristino della continuità anatomica del nervo mediante anastomosi dei monconi (neuroraffia) rappresenta l’opzione più semplice ma spesso non praticabile. Altre tecniche più utilizzate nel ripristino della funzionalità nervosa sono l’anastomosi ipoglosso-facciale, anastomosi con interposizione di graft nervosi e la cross-face. Il concetto di paralisi facciale recente si riferisce a quelle forme insorte da non più di 18 mesi dove non sono ancora insorti i fenomeni degenerativi a carico del nervo facciale che renderebbero non efficaci queste tecniche.
Indicazioni:
● Paralisi iatrogene dopo chirurgia dei neurinomi dell’acustico
● Sacrificio del nervo per interventi oncologici a carico della ghiandola parotide o dell’orecchio medio
● Paralisi di Bell (idiopatiche) senza recupero funzionale
ANASTOMOSI CON ALTRE STRUTTURE NERVOSE
ANASTOMOSI IPOGLOSSO-FACCIALE
La procedura classica consiste nell’anastomosi diretta, termino-terminale, del moncone prossimale dell’ipoglosso con il tronco del facciale paralizzato. Spesso è riservata al recupero in esiti di paralisi iatrogene dopo l’exeresi dei neurinomi. La metodica nonostante dia buoni risultati in una percentuale elevata di pazienti comporta la paralisi dell’emilingua omolaterale con possibili complicanze nella deglutizione. Per questo è necessaria una precoce riabilitazione logopedica a carico dell’emilingua funzionante e della muscolatura facciale.
ANASTOMOSI MASSETERINO-FACCIALE
Consiste nell’utilizzo del nervo masseterino (ramo del trigemino che normalmente innerva il muscolo massetere deputato alla masticazione) per il recupero dell’attività contrattile del volto: tale nervo viene infatti suturato direttamente al tronco comune del nervo facciale determinando, con una latenza di circa 3-6 mesi dall’intervento, la contrazione del volto in risposta al movimento di masticazione. Anche in questo caso è necessaria la riabilitazione logopedica.
FESS, resezioni nasali endoscopiche
Le neoplasie delle cavità nasali e dei seni paranasali sono per la maggior parte trattate per via endoscopica e più raramente per via esterna, con la cosiddetta FESS “functional endoscopic sinus surgery”, chirurgia funzionale dei seni paranasali.
Tale interventi comprendono l’approccio a tutti i diversi seni, mascellare, etmoidale, sfenoidale, frontale (Draf I-II-III).
Di seguito, in particolare, troviamo gli interventi demolitivi oncologici del mascellare, chiamati Maxillectomie.
Colesteatoma della rocca petrosa
La presenza di squame di epidermide a lento accrescimento con tendenza erosiva presente in profondità della rocca petrosa o della base del cranio costituisce il cosiddetto colesteatoma della rocca petrosa. Tale neoformazione può coinvolgere strutture anatomiche importanti quali carotide interna, labirinto, coclea, nervo facciale, meningi, fossa cranica, strutture vascolari e nervose della regione clivale e paraclivale.
Può essere acquisito, dato da un’estensione di un colesteatoma dell’orecchio medio; oppure congenito, originario dunque da residui embrionari epiteliali rimasti inglobati nell’osso temporale durante l’embriogenesi.