Campi chirurgici
Chirurgia della base cranica
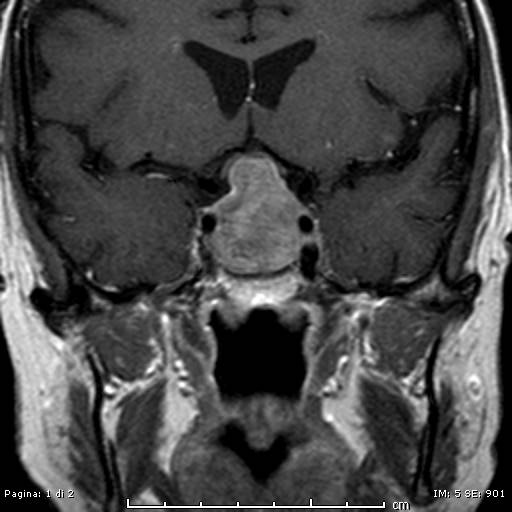
Adenoma ipofisario
Gli adenomi ipofisari sono tumori benigni che interessano l’ipofisi. Si distinguono in relazione alle loro dimensioni in microadenomi ( 10mm).
Sulla base dell’estensione si distinguono adenomi intrasellari ed intrasellari; si considerano invece invasivi o non invasivi qualora dovessero invadere le strutture adiacenti quali i nervi ottici, le carotidi interne.
L’adenoma può essere non secernente (25% dei casi) o secernente: in questo caso distinguiamo adenomi prolattino-secernenti (prolattinomi, i più frequenti – 50% -), GH-secernenti, ACTH-secernenti, gonadotropinomi (secernenti FSH e/o LH), tireotropinomi (TSH-secernenti).
Clinica e iter diagnostico
La sintomatologia riferita dal paziente dipende dalla dimensione dell’adenoma, in quanto accrescendosi può determinare una compressione a livello di meningi e dei nervi ottici a livello del chiasma ottico; pertanto, verrà lamentata cefalea e alterazioni visive, rispettivamente.
Se l’adenoma è secernente, i segni e i sintomi saranno legati alla iperproduzione dell’ormone specifico. Ad esempio, in caso di prolattinoma si ha un aumento della secrezione di prolattina (PRL), che può manifestarsi ad esempio con amenorrea nel sesso femminile; in caso di ACTH-secernente si viene a costituire la cosiddetta Sindrome di Cushing; un quadro di acromegalia si ha invece, qualora si abbia una produzione eccessiva di ormone della crescita (GH).
Al fine di diagnosticare tali neoplasie, posto il sospetto clinico si possono effettuare dosaggi ormonali a livello ematico e a completamento degli esami strumentali radiologici, in particolare la RM encefalo.
Clinica e iter diagnostico
La sintomatologia riferita dal paziente dipende dalla dimensione dell’adenoma, in quanto accrescendosi può determinare una compressione a livello di meningi e dei nervi ottici a livello del chiasma ottico; pertanto, verrà lamentata cefalea e alterazioni visive, rispettivamente.
Se l’adenoma è secernente, i segni e i sintomi saranno legati alla iperproduzione dell’ormone specifico. Ad esempio, in caso di prolattinoma si ha un aumento della secrezione di prolattina (PRL), che può manifestarsi ad esempio con amenorrea nel sesso femminile; in caso di ACTH-secernente si viene a costituire la cosiddetta Sindrome di Cushing; un quadro di acromegalia si ha invece, qualora si abbia una produzione eccessiva di ormone della crescita (GH).
Al fine di diagnosticare tali neoplasie, posto il sospetto clinico si possono effettuare dosaggi ormonali a livello ematico e a completamento degli esami strumentali radiologici, in particolare la RM encefalo.
Trattamento
Le strategie terapeutiche possono essere sia di tipo medico sia di tipo chirurgico.
La dimensione e la presenza o meno di un adenoma secernente guida molto nella scelta del trattamento più adatto.
Qualora ci fosse indicazione a terapia chirurgica nella nostra clinica si cerca di prediligere l’approccio per via endoscopica transnasale trans-sfenoidale
Per maggiori informazioni, contattaci
LE ATTIVITA’ NEL DETTAGLIO
Altri interventi chirurgici e patologie trattate
Exeresi di neoformazioni tumorali dell’orofaringe
Le neoplasie dell’orofaringe possono essere approcciate in diversa maniera in base all’estensione e alla sede della malattia. Si possono pertanto distinguere:
– Tonsillectomie allargate
– Exeresi del palato molle
– Exeresi del baselingua per via endorale TORS (TransOral Robotic Surgery)
– Exeresi sub-ioidea del baselingua
L’intervento può essere associato all’esecuzione di uno svuotamento linfonodale laterocervicale mono o bilaterale e dalla realizzazione di una tracheotomia di sicurezza per il mantenimento delle vie aeree. A seconda dell’estensione della malattia sarà necessario la ricostruzione del difetto anatomico con l’utilizzo di lembi peduncolati.
Approccio retrosigmoideo endoscopico assistito
Questa via di approccio chirurgico permette l’esposizione dell’angolo pontocerebellare mediante una craniotomia eseguita dietro all’orecchio. I vantaggi dell’approccio retrosigmoideo sono costituiti da un accesso diretto e rapido all’angolo ponto-cerebellare, con l’associazione della tecnica endoscopica inoltre è possibile controllare efficacemente il condotto uditivo interno, che altrimenti in un angolo cieco, ai fini di una exeresi tumorale totale.
Indicazioni
● Neurinomi dell’acustico del condotto uditivo interno o dell’angolo ponto-cerebellare con udito conservato
● Meningiomi dell’angolo ponto-cerebellare
Craniofaringioma
I craniofaringiomi sono tumori congeniti di natura benigna, a lenta crescita, ad origine dai residui epiteliali del dotto craniofaringeo o della tasca di Rathke; talvolta anche dallametaplasia dei residui delle cellule epiteliali squamose di parti dello stomodeo (contribuiscealla formazione della mucosa orale).
Si localizzano a livello della regione sellare e parasellare del sistema nervoso centrale, in stretti rapporti con il chiasma ottico.
Si manifestano con due picchi, uno in età pediatrica tra i 6 e i 16 anni, l’altro in età adulta trai 50 e i 70 anni.
Tumori della laringe
Le neoplasie della laringe rappresentano la forma tumorale più frequente nel distretto Testa-Collo. Colpiscono maggiormente il sesso maschile e nel 95% dei casi sono costituite da carcinomi squamocellulari.
Tra i fattori di rischio, anche in questo caso, la fanno da padrone il fumo di sigaretta e l’abuso di alcool. Sempre avere un ruolo anche il Papilloma Virus Umano (HPV), in particolare il genotipo 16.
Quadro clinico
La laringe si può suddividere in tre regioni. A seconda della sede coinvolta varieranno i sintomi prevalenti e anche il tipo di trattamento proposto.
Distinguiamo:
– Tumori glottici, che interessano le corde vocali. Sono i più frequenti e si manifestano in primis con disfonia, cioè il cambiamento del tono della voce (diventa più roca). Importante è la diagnosi precoce, in quanto un trattamento nelle prime fasi di malattia permette di ottenere una buona prognosi per il paziente sia per quanto riguarda l’aspettativa di vita, sia per quanto riguarda la conservazione della funzionalità d’organo.
– Tumori sovraglottici, che si sviluppano al di sopra delle corde vocali. Queste neoplasie si manifestano per lo più con emoftoe (emissione di sangue con la saliva), disfagia (difficoltà nella deglutizione), talvolta odinofagia (dolore nella deglutizione), otalgia riflessa (dolore all’orecchio in assenza di segni di infiammazione auricolare associata). L’evoluzione è pertanto più subdola e di conseguenza la diagnosi è spesso in stadio avanzato. Talvolta la diagnosi viene posta per il riscontro di tumefazione laterocervicale di consistenza dura, in quanto sono tumori che possono dare più precocemente metastasi alle stazioni linfonodali.
– Tumori sottoglottici, che si sviluppano al di sotto delle corde vocali. Sono tumori meno frequenti, che esordiscono spesso con dispnea, associata a stridore. La diagnosi è spesso difficile, anche con un esame endoscopico, proprio per via della sede in cui si sviluppano.
Il carcinoma squamocellulare si presenta spesso come una lesione ulcerativa, esofitica o infiltrante. Oltre al carcinoma squamocellulare, è possibile riscontrare istotipi quali carcinoma basalioide, variante aggressiva che colpisce soprattutto la laringe sovraglottica; il carcinoma verrucoso, che colpisce glottide e si caratterizza per un lento accrescimento; il carcinoma a cellule fusate, che si manifesta con una lesione esofitica ed è più tipico nella popolazione anziana.
